มะเร็งกระเพาะอาหาร
ข้อมูล ณ วันที่ 8 กุมภาพันธ์ 2022
ความรู้ทั่วไป
มะเร็งกระเพาะอาหาร หรือ stomach cancer หรือ gastric cancer มักพบเป็นเซลล์ชนิดอะดีโน (adenocarcinoma) สามารถเกิดขึ้นได้ทุกส่วนของกระเพาะอาหาร และอาจมีการแพร่กระจายไปยังต่อมน้ำเหลือง เยื่อบุช่องท้อง และอวัยวะอื่นๆได้ เช่น ปอด ตับ กระดูก จากสถิติโรคมะเร็งในประเทศไทย มีจำนวนผู้ป่วยโรคมะเร็งกระเพาะอาหารประมาณ 4,200 คนต่อปี และมีผู้เสียชีวิตด้วยโรคมะเร็งกระเพาะอาหาร ประมาณ 3,200 คนต่อปี มักพบเพศชายมากกว่าเพศหญิง ปัจจัยเสี่ยงที่สำคัญ คือ การสูบบุหรี่ การดื่มแอลกอฮอล์ การติดเชื้อไวรัส Helicobactor Pylori (H. Pylori) โรคกระเพาะอาหารอักเสบเรื้อรัง อาหารหมักดอง รมควัน และประวัติโรคมะเร็งในครอบครัว
ผู้ป่วยโรคมะเร็งกระเพาะอาหารในระยะแรก มักไม่แสดงอาการหรือมีอาการคล้ายโรคแผลในกระเพาะอาหาร เช่น ท้องอืด คลื่นไส้ เบื่ออาหาร หากโรคลุกลามมากขึ้นอาจมีอาการปวดท้อง อาเจียนเป็นเลือด อ่อนเพลีย รับประทานอาหารไม่ได้ น้ำหนักลด และบางรายอาจมาด้วยอาการของโรคมะเร็งแพร่กระจายไปยังอวัยวะอื่นๆ เช่น ปอด ตับ กระดูก ทำให้มีอาการไอ เหนื่อย ปวดท้อง ปวดหลัง เป็นต้น
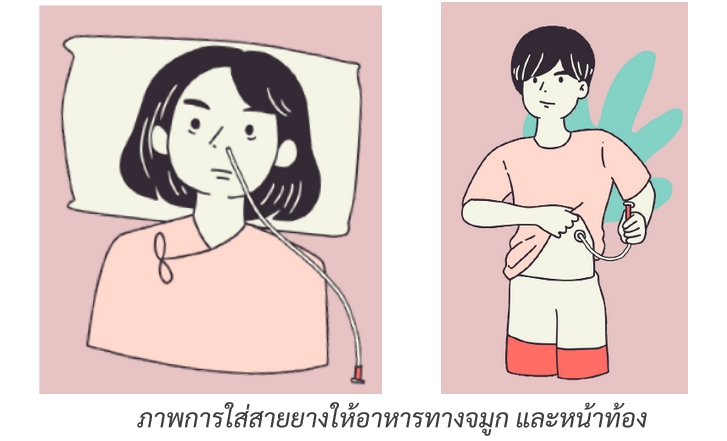
การตรวจวินิจฉัยโรค เริ่มจากการส่องกล้องทางเดินอาหารและตัดชิ้นเนื้อไปตรวจทางพยาธิวิทยา ซึ่งแพทย์อาจพิจารณาใส่สายยางให้อาหารทางจมูก หรือหน้าท้องในผู้ป่วยที่ไม่สามารถรับประทานอาหารได้ด้วย ร่วมกับการตรวจด้วยภาพถ่ายทางรังสี ได้แก่ เอกซเรย์คอมพิวเตอร์ หรือเพ็ทสแกน เพื่อประเมินความรุนแรงและจัดระยะของโรค และการตรวจเลือดเพื่อวิเคราะห์การทำงานของระบบเลือด ตับ และไต ผู้ป่วยบางรายอาจต้องได้รับการตรวจส่องกล้องผ่านทางหน้าท้อง (laparoscopy) เพื่อดูรอยโรคที่เยื่อบุช่องท้องก่อนการผ่าตัดด้วย

หลักการรักษา
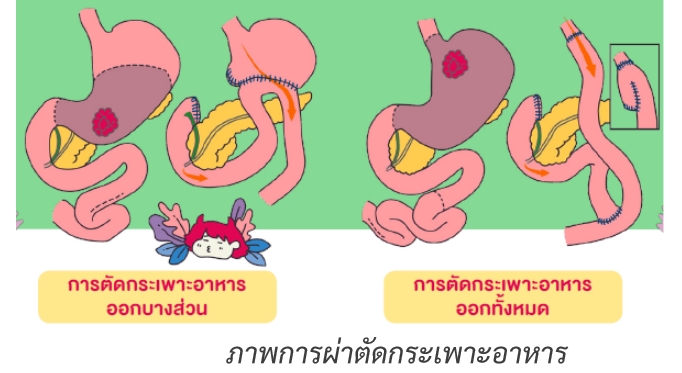
การรักษาโรคมะเร็งกระเพาะอาหาร ประกอบด้วยการผ่าตัดซึ่งเป็นการรักษาหลัก โดบแพทย์จะผ่าตัดกระเพาะอาหารส่วนที่มีก้อนมะเร็งออก ร่วมกับเลาะต่อมน้ำเหลืองโดยรอบ ซึ่งอาจตัดกระเพาะอาหารบางส่วนหรือตัดกระเพาะอาหารออกทั้งหมด ขึ้นอยู่กับตำแหน่งและขนาดของก้อน จากนั้นนำลำไส้ส่วนอื่นขึ้นไปเชื่อมต่อเพื่อให้ทางเดินอาหารมีความต่อเนื่องกันเพื่อให้ผู้ป่วยสามารถกลับมารับประทานอาหารได้ตามปกติ ผู้ป่วยส่วนใหญ่มักได้รับยาเคมีบำบัดเสริมตามหลังการผ่าตัด และบางรายอาจต้องฉายรังสี หรือให้ยามุ่งเป้า และภูมิคุ้มกันบำบัดร่วมด้วย ทั้งนี้แพทย์จะเลือกวิธีการรักษาที่เหมาะสมกับระยะของโรค และสภาวะร่างกายของผู้ป่วย
การรักษาด้วยรังสีในโรคมะเร็งกระเพาะอาหาร มีบทบาทดังนี้
- การฉายรังสีและเคมีบำบัดเป็นการรักษาเสริมหลังการผ่าตัด ในรายที่ผลชิ้นเนื้อหลังการผ่าตัดมีการหลงเหลืออยู่ของโรค หรือเลาะต่อมน้ำเหลืองออกมาได้น้อย
- การฉายรังสีและเคมีบำบัดเป็นการรักษานำก่อนการผ่าตัด ในรายที่สามารถผ่าตัดได้
- การฉายรังสีและเคมีบำบัดเป็นการรักษาหลัก ในรายที่ไม่สามารถผ่าตัดได้
- การฉายรังสีเป็นการรักษาแบบประคับประคอง ในผู้ป่วยที่โรคแพร่กระจายไปยังอวัยวะอื่นๆ หรือในผู้ป่วยที่มีสภาพร่างกายไม่แข็งแรงพอที่จะได้รับการรักษาด้วยยาหรือผ่าตัด โดยมีวัตถุประสงค์เพื่อบรรเทาอาการจากโรค เช่น อาการปวด อาการอุดตันจากก้อน อาการเลือดออก เป็นต้น
ขั้นตอนการรักษาด้วยรังสี
- ก่อนวันจำลองการฉายรังสี เจ้าหน้าที่จะซักประวัติ เช่น การแพ้ยาและอาหารทะเล และได้รับใบเจาะเลือดเพื่อตรวจการทำงานไต รวมทั้งคำแนะนำให้งดน้ำงดอาหาร ในกรณีที่จะมีการฉีดสารทึบรังสีในวันที่มาจำลองการฉายรังสี
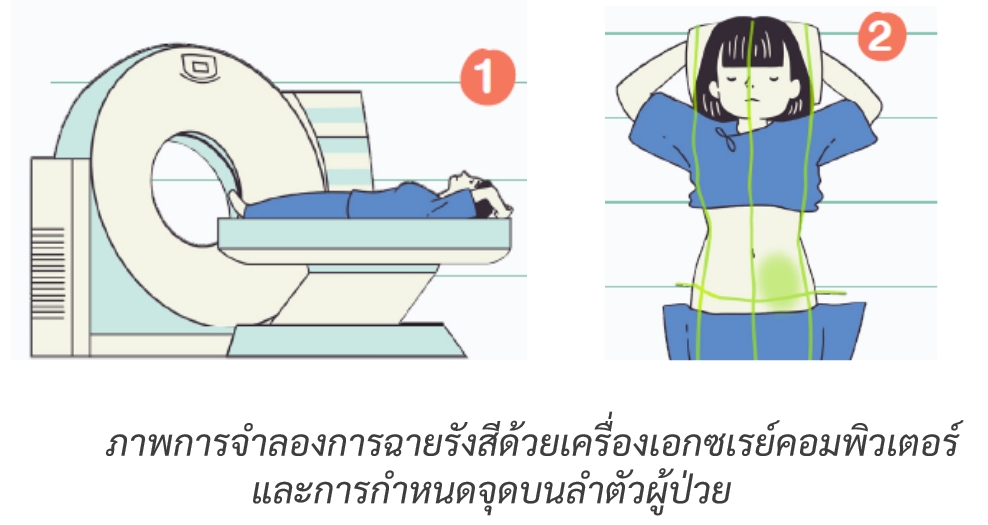
- ในวันที่นัดมาจำลองการฉายรังสี เจ้าหน้าที่จะให้ผู้ป่วยเปลี่ยนชุด และอาจมีการเจาะเลือดหรือใส่สายน้ำเกลือสำหรับฉีดสารทึบรังสี ผู้ป่วยบางรายอาจต้องทำหน้ากากยึดตรึงเพื่อให้ศีรษะไม่ขยับในระหว่างการฉายรังสีทุกวัน จากนั้น นักรังสีการแพทย์จะทำการสแกนด้วยเครื่องเอกซเรย์คอมพิวเตอร์ และขีดเส้นบนหน้ากากหรือลำตัวของผู้ป่วย
- หลังการจำลองการฉายรังสี 1-2 สัปดาห์ จะเริ่มฉายรังสี โดยฉายรังสีจำนวน 25-33 ครั้ง วันละ 1 ครั้ง ในวันจันทร์ถึงวันศุกร์ รวมระยะเวลาประมาณ 7 สัปดาห์
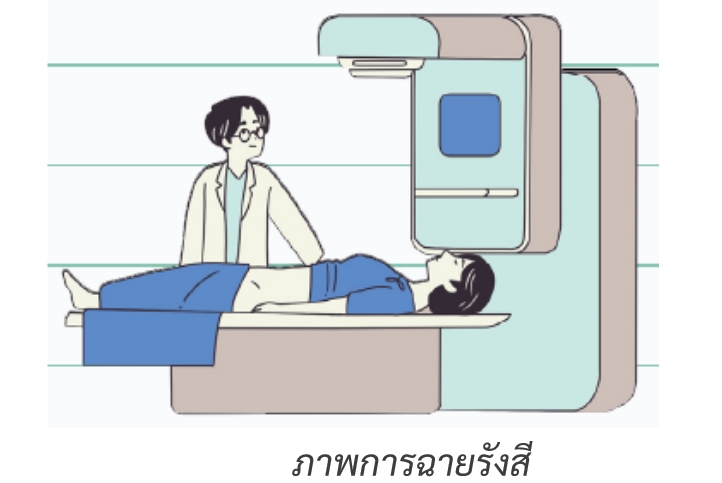
- การฉายรังสีแต่ละครั้ง ใช้เวลาประมาณ 10-15 นาที ผู้ป่วยจะไม่รู้สึกอะไร ไม่เจ็บปวด เพียงนอนนิ่งๆ ในท่าเดิมเหมือนวันที่มาจำลองการฉายรังสี
- ในการการฉายรังสีแต่ละครั้ง นักรังสีการแพทย์จะตรวจสอบตำแหน่งของผู้ป่วยให้ตรงกับที่แพทย์ วางแผนไว้ แล้วจึงฉายรังสี ผู้ป่วยบางรายอาจได้รับคำแนะนำให้งดน้ำและอาหาร 3-4 ชั่วโมงก่อนมาฉายรังสีด้วย
- เมื่อฉายรังสีเสร็จ ผู้ป่วยสามารถเดินทางกลับบ้านได้ตามปกติ โดยทั่วไป ผู้ป่วยมักใช้ชีวิตได้ตามปกติ ไม่จำเป็นต้องลางาน เว้นแต่เดินทางมารพ.ไกล อาจจำเป็นต้องหาที่พักใกล้โรงพยาบาล หรือในกรณีที่มีผลข้างเคียงจากการรักษา แพทย์อาจพิจารณาให้นอนโรงพยาบาล
- ผู้ป่วยมะเร็งหลอดอาหารที่รับการรักษาในโรงพยาบาลจุฬาลงกรณ์ จะได้รับการฉายรังสีด้วยเทคนิคปรับความเข้ม ได้แก่ intensity modulated radiation therapy (IMRT) หรือ volumetric modulated arc therapy (VMAT)
- บริเวณที่ได้รับการฉายรังสี คือกระเพาะอาหารและบริเวณที่เสี่ยงต่อการลุกลามเฉพาะที่และต่อมน้ำเหลือง
- ในกรณีที่ผู้ป่วยต้องได้รับยาเคมีบำบัดร่วมด้วย อายุรแพทย์โรคมะเร็งจะพิจารณาชนิดของยาเคมีบำบัดที่เหมาะสมกับโรคและผู้ป่วย ยาเคมีบำบัดที่ใช้บ่อย ได้แก่
- ฟลอตโฟร์ (FLOT4)
- ฟอลฟอกซ์ (FOLFOX)
- ซิสพลาติน/ไฟว์เอฟยู (cisplatin/5-FU)
- คาร์โบพลาติน/พาคลิแท็กเซล (carboplatin/paclitaxel)
- ซีล็อกซ์ (XELOX)
- กรณีฉายรังสีตามอวัยวะต่างๆ ที่มีการแพร่กระจายสามารถทำได้หลายแบบ ทั้งการฉายรังสีแบบ 2 มิติ, แบบ 3 มิติ, แบบปรับความเข้ม และการฉายรังสีร่วมพิกัด (stereotactic body radiation therapy (SBRT)) โดยมักฉายตั้งแต่ 1-10 ครั้ง
ผลข้างเคียง
การดูแลตนเองขณะฉายรังสี
ในระหว่างการฉายรังสี ผู้ป่วยควรได้รับอาหารอย่างเหมาะสมและพักผ่อนให้เพียงพอ โดยสารอาหารที่ได้รับอาจรับประทานทางปากหรือทางสายยางให้อาหาร ผู้ป่วยควรรับประทานอาหารโปรตีนสูง เช่น เนื้อสัตว์ ไข่ นม และอาจเสริมด้วยนมหรืออาหารทางการแพทย์ เพื่อให้ร่างกายแข็งแรง เม็ดเลือดไม่ลดลง ปริมาณอาหารที่ควรได้รับต่อวัน คือ พลังงาน 30 กิโลแคลอรี่ ต่อน้ำหนักตัวเป็นกิโลกรัม ต่อวัน และโปรตีน 1-1.5 กรัม ต่อน้ำหนักตัวเป็นกิโลกรัม ต่อวัน เช่น ผู้ป่วยมีน้ำหนักตัว 50 กิโลกรัม ควรได้รับอาหารที่ให้พลังงาน 1500 กิโลแคลอรี่ และโปรตีน 50-75 กรัมต่อวัน เป็นต้น และพยายามอย่าให้น้ำหนักลด ทั้งนี้ผู้ป่วยควรเลิกการดื่มแอลกอฮอล์และสูบบุหรี่ตลอดชีวิตเพื่อผลการรักษาที่ดีและป้องกันไม่ให้เกิดมะเร็งอื่นๆตามมา
ภายหลังการฉายรังสีครบประมาณ 2-4 สัปดาห์ ร่างกายจะค่อยๆฟื้นฟูกลับสู่สภาวะปกติ ผู้ป่วยสามารถออกกำลังกายเบาๆได้ และยังควรรับประทานอาหารในปริมาณที่เหมาะสมเช่นเดิม
การตรวจติดตาม
แพทย์จะนัดตรวจติดตามการรักษาเป็นระยะ ในช่วง 3 ปีแรก มักนัดตรวจทุก 3-4 เดือน ในปีที่ 3-5 ทุก 6 เดือน และหลังปีที่ 5 มักจะนัดติดตามปีละครั้ง การตรวจติดตามผลมีเป้าหมายเพื่อดูว่ามีการกำเริบของมะเร็งหรือไม่ และตรวจดูการแพร่กระจายไปยังอวัยวะอื่น รวมทั้งเพื่อเฝ้าระวังผลข้างเคียงระยะยาว โดยแพทย์จะใช้การตรวจเอกซเรย์คอมพิวเตอร์ และการเจาะเลือดเป็นระยะๆ